放射線科
検査の種類
的確な医療画像を提供しチーム医療の一員として貢献するため、以下の設備を備えて日々の診療にあたっています。当院は、高齢の患者さんが大半なので、常に安全でやさしい検査を心がけています。
X線一般撮影
X線を使った「レントゲン」と呼ばれている撮影です。当院では2台のX線撮影装置を備え、撮影目的に応じて使い分け、また、受診される方が受けるX線の量を適正なものとするため常に気を配っています。
マンモグラフィ(乳房X線撮影)
マンモグラフィガイドラインの定める基準をクリアした撮影装置で撮影を行っております。
日本乳がん検診精度管理中央機構の認定を取得した診療放射線技師が撮影を担当しています。
また、マンモグラフィの読影判定は常勤の放射線科医と診療放射線技師が合同で行っており、読影精度を高めています。
骨密度検査
腕にX線を当てることで骨の密度を測定し、骨粗鬆症かどうかを診断することができます。また、骨密度がピークとなる若年成人のデータと比較も行っています。X線を使った検査ですが、レントゲンに比べ非常に微弱なもので、20秒程度でできる簡単な検査です。
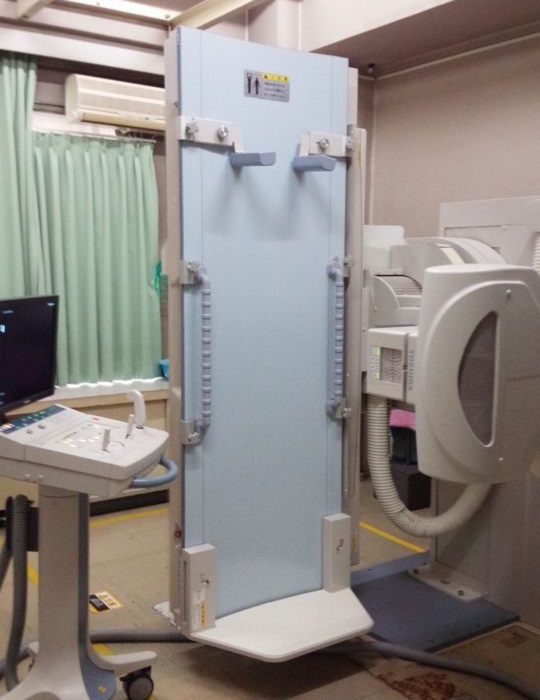
X線透視検査
造影剤と呼ばれる薬を使って、通常のレントゲンでは写すことが難しい胃や大腸などの消化管の検査を主に行っています。健診では胃の透視検査も受け付けています。
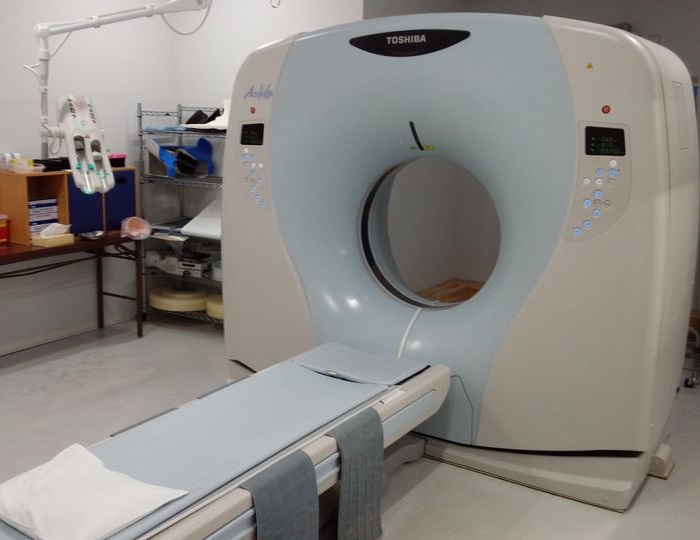
X線CT(Computed Tomography:コンピュータ断層撮影法)
X線を各方向から当てて受信したデータをコンピュータで計算することで断面の画像を作成します。広範囲を短時間でほとんど苦痛なく検査することができ、多くの情報を得ることができることが特徴です。また、一度撮影すれば、そのデータから目的に応じて肺や骨、3Dなど様々な種類の画像を作ることもできます。
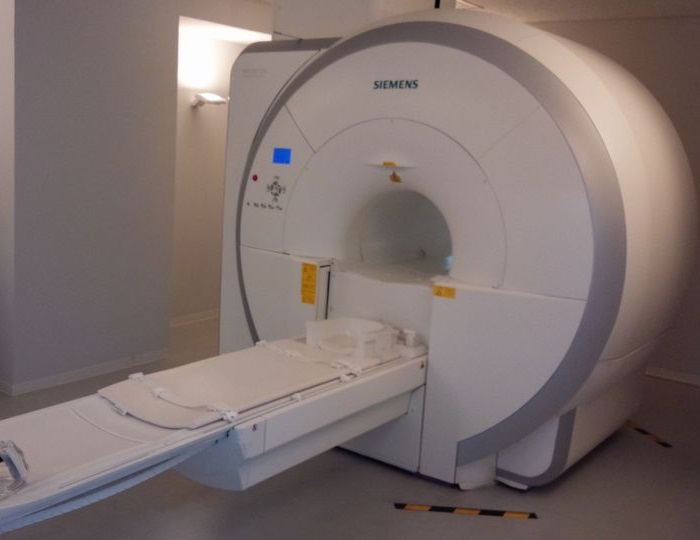
MRI(Magnetic Resonance Imaging:磁気共鳴画像)
MRI(Magnetic Resonance Imaging:磁気共鳴画像)とは、放射線を使わず強力な磁気の力で、臓器や血管などを撮像していく検査です。放射線を使わないため被曝はありません。
検査はベッドに寝た状態で狭い筒の中に入っていくため、極度に狭い所が苦手な方には精神的苦痛を伴うかもしれません。検査中は工事現場のような大きな音が鳴り続けるため、耳栓やヘッドホンをして検査を行います。検査は撮影部位にもよりますが約30分です。
MRIは特に、頭部領域(脳梗塞・脳腫瘍等)、整形外科領域には欠かすことのできない検査です。
また、MRIは造影剤を使用することなく、脳・頚部・下肢等の血管の画像を撮像することもできます。
MRIは強力な磁石となっていますので、体内に金属のある方(ペースメーカ、人工内耳、磁石にくっつく動脈瘤クリップ等)は検査ができません。また、体外金属(補聴器、腕時計、アクセサリー、ヘアピン、貼付剤、マスカラ、コンタクト等)も検査室に持ち込めないため、事前にはずしていただきます。
わからないことがあれば、事前に技師・看護師にお尋ねください。
よくあるご質問
X線一般撮影について
レントゲン写真を撮るとき、着替えたり金具やボタンを外したりするのは何故でしょうか?
レントゲン写真はX線の通しやすさの違いによって画像化します。例えば肺は通しやすい空気を含むため黒く写り、骨やプラスチックなどは通しにくいので白っぽく写ります。金属はX線をほとんど通さないので真っ白に写ります。金具やボタンが付いたままだと、それが写って邪魔になったり、病変と間違ったりするので、撮影前に着替えて頂きます。シャツのプリントやシップ類も素材によって写るので外して頂きます。また、腕や脚を撮るときは胸などの撮影に比べてX線が弱く、衣類の皺が写りやすいので袖や裾をまくって撮影します。
一度の検査で何回も撮影するのは何故でしょうか?また、被ばくは大丈夫でしょうか?
関節や背骨などは角度や曲げ方、体重の掛け方などで見え方が変わるので、症状によって同じ部位でも異なる角度、姿勢で4~6回撮影することがあります。さらに左右差を見るために症状が無い方を撮影する場合もあります。1回の被ばくは非常に少なく、身体に影響が出ることはありません。被ばくするデメリットより、病状を正確に診断するメリットが大きく必要な撮影です。
撮影のときに息を吸ったり吐いたりしたりするのは何故でしょうか?
主に胸やお腹の撮影のときに呼吸の合図をします。胸は息を吸うことで肺をしっかり膨らませ、血管や濃度の違いをわかりやすくします。お腹は息を吐くことで肺を小さくしお腹が広く写るようにします。また、お腹のガスを見る場合、姿勢によって写り方が変わるので、立った状態と横になった状態を撮影することがあります。レントゲンの撮影は一瞬ですが、呼吸によって動く部位なので、息を止めて撮影します。
マンモグラフィ(乳房X線撮影)について
マンモグラフィとはどんな検査ですか?撮る理由は?
乳房のX線写真を撮る検査です。他のX線検査と違い、専用の装置で乳房を圧迫するのが特徴です。日本人の食生活の変化などで乳がんの発生率が増加傾向にあります。マンモグラフィは視触診では見つけるのが難しい微小病変の早期発見に繋がります。
撮影時に圧迫するのは何故でしょうか?
乳房内の乳腺を圧迫して均等に広げることで診断能力に優れた写真を撮ることができます。さらに、乳房の厚みを減らすとX線量を減らせるので、被ばくも低減できます。必要最小限の圧迫に努めておりますので、つらいとき、痛みが強いときは我慢せず、検査担当者にお知らせください。
どれくらい被ばくしますか?
一般のマンモグラフィの被ばく線量は東京からニューヨークまで飛行機で往復する間に受ける自然放射線量とほぼ同じだと言われています。マンモグラフィの被ばくによる健康への影響はほとんどありませんので、安心して検査を受けてください。
骨密度検査について
骨密度検査とは?また、検査する目的は?
骨密度検査とは腕の骨(病院によって腰椎や股関節)の強度を測定する検査です。骨密度は40歳半ばを過ぎると徐々に低下しますが、生活習慣などが原因で骨密度が急激に低くなると骨粗鬆症という病気になります。これにより骨が脆くなり骨折しやすくなります。骨密度を測定することで骨粗鬆症の予防や、早期発見で生活習慣の改善により悪化を防ぐことができます。当院の骨密度検査は安全、短時間でできるので定期的な検査をお勧めします。
被ばくはありますか?
X線を使うので被ばくしますが、レントゲンに比べて微弱なので被ばくは少ないです。被ばく線量は胸のレントゲンの1/6以下と言われています。
他の病院と検査方法が異なるのですが、結果に違いはありませんか?
当院では腕の骨の骨密度を測定して検査しますが、検査台に横になって腰や股関節の骨で検査する病院もあります。同じ患者さんで比較すると腕の骨密度は他の部位のものより低いとされていますが、どの検査方法でも若年成人の平均値と比較して骨粗鬆症かどうか診断するので、結果の違いはほとんどありません。
X線透視検査について
検査前に注射するのは何のためですか?
胃や大腸などの消化管の検査では、食物を腸へ移動する収縮運動である蠕動を抑えるために、検査前にブスコパンという薬を注射します。ただし、緑内障や前立腺肥大、重篤な心疾患などがある方は、症状を悪化させる可能性があります。症状がある方、治療中の方は医師、看護師、担当技師にお伝えください。その場合、バリウムが腸の方へ流れやすくなりますが、注射をしなくても検査は可能です。
バリウムの他に薬を飲みましたが、ゲップが出そうになりました。我慢しないといけませんか?
当院ではバリウムを飲む前に発泡剤という粉薬を飲みます。炭酸水を飲んだときのように胃が張ってゲップをしたくなると思います。通常、胃は空洞で空気を抜いた風船のようにしぼんだ状態です。そのままだと胃壁がひだで覆われて表面にある病巣の発見が難しくなります。よって、発泡剤を飲むことで胃を空気で膨らませて胃壁を伸ばすため、ゲップを我慢する必要があります。ゲップを我慢できなかったり、姿勢によって空気が抜けやすかったりするので、撮影中に発泡剤を追加する場合もあります。
バリウムを飲んだ後、撮影台の上で何度も回るのは何故でしょうか?
バリウムを胃壁に薄く塗り付けることで、表面の凸凹を写します。表面は胃液で覆われており、バリウムが付着してもすぐに流れ落ちてしまいます。よって、撮影する度に身体を回転させて胃壁にムラなくバリウムを塗り直す必要があります。さらに、泡が写り込むとポリープなどの病変と間違えることがありますが、回転することで泡が消えたり位置が変わったりして、泡と判断することができます。その他、観察部位によって体位を変えます。例えば横になる、または頭を低くするとバリウムが胃の上の方に溜まるので下側が見えやすくなり、逆に立った状態だと下の方に溜まるので上側が見えやすくなります。
検診で内視鏡もしていますが、バリウム検査とどちらがいいですか?
内視鏡検査は消化管の表面を直接見ることができ、診断能力に優れ精密検査に用いられる他、被ばくもありません。一方、バリウム検査は胃全体を一枚の画像で撮影するため、病変の大きさや部位をわかりやすく評価することができ、表面を傷付ける恐れもありません。外科手術の術前精査や化学療法の治療効果判定目的で施行する病院もあります。また、内視鏡検査が苦手という方はバリウム検査を、何度も姿勢を変えるのが大変という方は内視鏡検査を選択する場合もあります。
CTについて
CTとは何ですか?
CTとはComputed Tomography=コンピュータ断層撮影法と呼ばれる、画像診断法の一つです。患者さんにX線を各方向から当てることで、受信したX線の透過データをコンピュータで計算し、任意の角度や条件の断面図を作成することができます。レントゲンに比べて被ばくが多くなるデメリットがありますが、それを上回る情報量を得ることができます。短時間で撮影できるので緊急時にも対応できます。
検査時間はどれくらいかかりますか?
撮影時間は1回20~30秒で、造影剤を使わない検査だけだと前後の準備などを含め5分程度、造影剤を使うと内容によりますが15~20分程度でできる検査です。なお、胸やお腹を撮影するときは、レントゲンと同じく呼吸によるブレを抑えるために息を止めて撮影します。金属類もレントゲンと同じ理由で画像に写り込み、邪魔になることがあるので外して頂きます。
造影剤とは何ですか?
ヨードというX線を通しにくい金属を含んだ薬剤で、CT(またはレントゲン)では白く写ります。造影剤を急速で注射することで全身に流れ、通常の撮影では見つけるのが難しい腫瘍や炎症もはっきりと写すことができます。また、造影剤を注射してから早いタイミングで撮影すると血管が染まり、遅いと臓器が染まるので、必要に応じて数回撮影する場合もあります。CTの診断能力を高めるために必要不可欠な薬剤ですが、副作用について説明し同意を得られた場合に使用します。
造影剤の副作用はありませんか?
注入直後に身体が温かく感じることがありますが、これは生理的反応として生じるもので正常なことで副作用ではありません。軽度の副作用として吐き気やかゆみ、蕁麻疹などがあり、100人に3人ぐらいの割合で起こると言われています。ほとんどの場合すぐに症状が治まり、治療しないで済むことが多いです。ただし、重度の副作用の初期症状として現れることもありますので、検査終了後20~30分ほど経過観察し、悪化しないことを確認する必要があります。重度の副作用として血圧低下や意識障害、呼吸困難などの症状があり、2.5万人に1人の割合で起こると言われています。
当院では万一の副作用に対して万全の体制で対応できるように心がけています。副作用の症状は造影剤注入直後から10分以内に現れることが多いですが、1時間から数日経過してから現れることもあります。検査中はもちろん、帰宅後も異常を感じましたら遠慮なく病院にご連絡下さい。
造影剤が使えない場合もありますか?
過去に造影検査を行い副作用の症状が現れた方、重い甲状腺の病気がある方(ヨードが蓄積して悪化することがあるため)、腎臓の働きが悪い方、妊娠中またはその可能性がある方は絶対禁忌としています。また、ヨード以外の薬物アレルギーがある方、気管支喘息の方、心臓や肝臓に障害がある方も副作用が起きやすく原則禁忌としています。どうしても造影剤を使用する場合は、医師とよく相談して細心の注意を払って投与する必要があります。
造影剤を使うとき、他に気をつけることはありますか?
糖尿病のお薬を飲まれている方は検査前後2日以上服用を中止することがありますので、医師とご相談ください。また、造影剤は尿と一緒に排出されるため、検査後は水分を多めに摂るようにしてください。水分制限がある方は医師とご相談ください。
検査前に食事制限はありますか?
当院では造影の有無に関わらず、お腹を撮影する場合に検査直前の食事を抜いてもらうようにしています。食事をすることで胆のうが収縮し観察が難しくなり、消化管に溜まった食べ物が診断の障害になることがあるからです。もし、検査前に食事をした場合、後日に変更するか3時間以上空ける必要があります。
MRIについて
MRIとは何ですか?
MRIとはMagnetic Resonance Imaging=磁気共鳴画像と呼ばれる画像診断法の一つです。強力な磁石に入った人体に電波を当てることで体内の水分から発生する信号を受信して画像化するので、被ばくはありません。CTより時間がかかりますが、非常に多くの情報を得ることができ、主に精密検査に用いられます。
検査時間はどれくらいかかりますか?
微弱な信号を何度も受信する必要があるため、1回の撮影で2~4分、血管などは7分程度と時間がかかります。また、MRIでは撮影時の条件によって画像の種類を変えるので、一度の検査で6~8回ほど撮影しています。そのため、検査時間は短くても20分以上、準備が難しい撮影や造影検査などでは1時間近くかかることもあります。
手術をしたことがありますが、撮影はできますか?
MRIは強力な磁石を使っているため、CTよりも制限が多いです。心臓ペースメーカーのような精密機器が体内にある方は、故障することがあり撮影できません。また、脳動脈クリップやシャント手術をされている方も、安全のため当院では撮影していません。
現在、MRIは医療において必要不可欠なものとなっており、整形外科分野で使用する金具はMRI対応のものがほとんどです。しかし、金属の性質上、金具が温かくなるという報告があり、撮影中に異変を感じたらすぐに教えて頂くように説明しています。義歯やチューブ類も安全上問題ありません。いずれにせよ、手術歴がある方は金具の素材や他院でのMRI検査歴などを確認し、安全と判断した上で撮影するように努めております。
その他、狭い場所が苦手な方、長い時間横になるのがつらい方、大きな音に敏感な方も撮影が難しいです。検査についてわからないこと、不安なことがありましたら、遠慮せず医師や看護師、または放射線科にご相談ください。
撮影前に身長と体重を聞くのは何故でしょうか?
撮影中、人によって身体が温かくなることがあります。これは、画像にするために必要な信号を発生させる過程で電波を身体に当てるためです。この電波により障害が出ることはありませんが、より安全かつ適切なエネルギーを計算するために患者さんの体格を装置に入力する必要があります。また、造影剤の量を適切にするためにも体重を確認します。
CTで使う造影剤とは違うのですか?
通常の撮影ではわかりにくい病変をはっきり写すという使用目的や、投与方法の点ではCTとほぼ同じです。薬剤の成分は全く異なり、ガドリニウムと呼ばれる金属を使っており、腫瘍のように血流がある部位を光らせるように白く写す性質があります。CTの1/5以下の量で効果があり、ヨード系の造影剤が使えない方でも使用できます。
造影剤の副作用はありませんか?
CTの造影剤に比べて使用量が少ないので、注入時に温かく感じることは少ないです。軽度の副作用として吐き気やかゆみ、蕁麻疹などがあり、100人に2人ぐらいとCTよりやや少ないです。ほとんどの場合すぐに症状が治まり、治療しないで済むことが多いです。ただし、重度の副作用の初期症状として現れることもあるので、検査終了後20~30分ほど経過観察し、悪化しないことを確認する必要があります。重度の副作用として血圧低下や意識障害、呼吸困難などの症状があり、1万人に1人の割合で起こると言われています。
当院では万一の副作用に対して万全の体制で対応できるように心がけています。副作用の症状は造影剤注入直後から10分以内に現れることが多いですが、1時間から数日経過してから現れることもあります。検査中はもちろん、帰宅後も異常を感じましたら遠慮なく病院にご連絡下さい。
造影剤が使えない場合もありますか?
過去にMRIの造影検査を行い副作用の症状が現れた方、気管支喘息の方、腎臓の働きが悪い方は副作用が発症する可能性が高く絶対禁忌としています。特に腎臓に重い障害がある方は、皮膚が硬くなったり筋肉が動かしづらくなったりする腎性全身性線維症(NSF)と呼ばれる症状の報告があります。また、ガドリニウム以外の薬物アレルギーがある方、肝臓に障害がある方、状態が悪い方も副作用が起きやすく原則禁忌としています。どうしても造影剤を使用する場合は、医師とよく相談して細心の注意を払って投与する必要があります。
検査前の食事や薬の制限はありますか?
当院では造影の有無に関わらず、お腹を撮影する場合に検査直前の食事を抜いてもらうようにしています。食事をすることで胆のうが収縮し観察が難しくなり、消化管に溜まった食べ物が診断の障害になることがあるからです。もし、検査前に食事をした場合、後日に変更するか3時間以上空ける必要があります。また、CTで使うヨード系造影剤のような糖尿病薬の制限は特にありませんので、造影検査をする場合でもいつも通り服用してかまいません。
お腹の撮影前に水のような薬を飲みました。何のためですか?
ボースデルと呼ばれる経口剤です。お腹を撮影するとき、水の信号を強調して胆のうや膵管を写すMRCPと呼ばれる撮影をすることがあります。この際、そのまま撮影すると胃液などの消化液も写ってしまい、目的部位の観察の邪魔になることがあります。ボースデルを飲むことで不要な消化液の信号を消すことができ、MRCPの診断能力を高めることができます。副作用として下痢などの症状がありますが、非常にまれで症状も軽いので安心して使えるお薬です。また、「写す」造影剤とは逆の「消す」性質なので、飲まなくても検査は可能です。
撮影中に大きな音がするのは何故でしょうか?
MRIは撮影中に工事現場にいるような大きな音が鳴ります。これは、傾斜磁場コイルと呼ばれる部品が、装置内で振動することで生じます。画像情報を得るために必要な仕組みで、最新機器でも音を小さくするのは難しいようです(音を小さくすることで画質が悪くなったり、撮影時間が長くなったりするため)。電車が通るときの橋の下ぐらいの音と言われ、大きいときではヘリコプターのプロペラ音ぐらいになります。撮影中は耳に負担をかけないようにヘッドホン、または耳栓を使用します。




